Impetigo: aanpak
- Het gebruik van antiseptica wordt niet aanbevolen.
- Een behandeling met lokale antibiotica kan worden overwogen bij weinig uitgebreide huidlaesies, zeker wanneer het risico van overdracht hoog is (voornamelijk bij jonge kinderen in gemeenschappen), om verspreiding van de kiemen en overdracht van de infectie te beperken, en genezing van de huidlaesies te versnellen. Fusidinezuur is het eerstekeuze-antibioticum voor lokale toepassing.
- Een behandeling met orale antibiotica wordt aanbevolen bij falen van de lokale behandeling, uitgebreide impetigo, adenopathie of algemene symptomen (bv. koorts); flucloxacilline is dan de eerste keuze.
- Bij uitgebreide laesies of in geval van epidemie is het aan te bevelen om het kind thuis te houden van school of de crèche.
Impetigo (impetigo vulgaris) is een oppervlakkige bacteriële huidinfectie die meestal kinderen jonger 12 jaar treft, vooral jonge kinderen. Deze infectie is goedaardig maar zeer besmettelijk (zolang de laesies niet droog zijn1-3) en overdracht gebeurt door direct of indirect (voorwerpen, linnengoed of kleren die in contact komen met de laesies) contact. De verantwoordelijke bacteriën zijn meestal Staphylococcus aureus en soms Streptococcus pyogenes. Bij gezonde personen kan deze aandoening spontaan genezen na 2 tot 3 weken, maar een behandeling laat toe de genezing van de huidlaesies te versnellen, en verspreiding van de kiemen en overdracht van de infectie te beperken. De complicaties van impetigo (infecties van de diepe huidlagen of omliggende weefsels) zijn zeer zeldzaam.1,2,4,5
Impetigo vulgaris
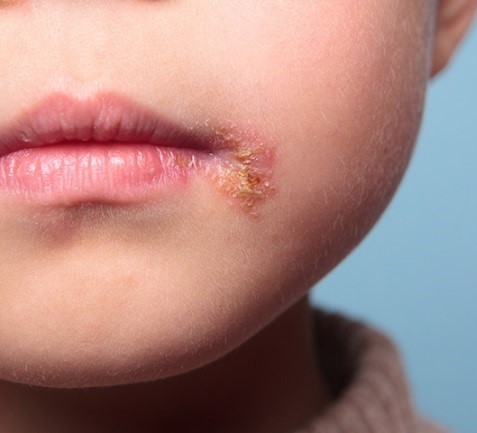
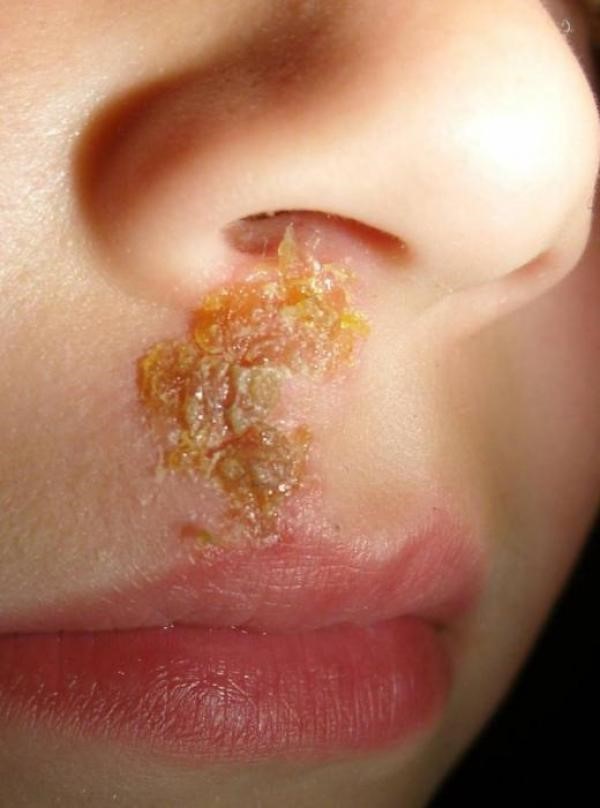
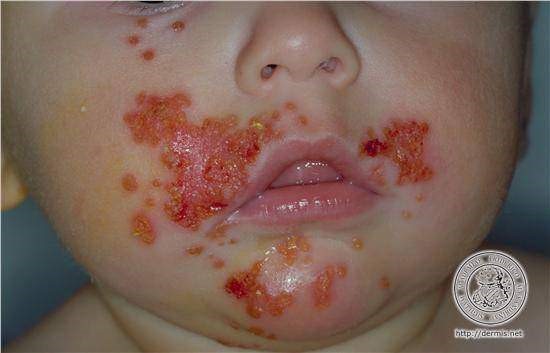
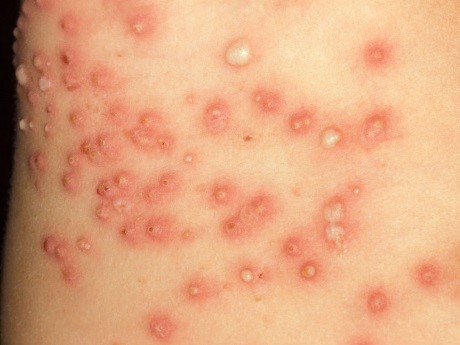
Impetigo bullosa
- Impetigo evolueert zelden naar ernstige infecties van diepere huid- of weefsellagen, zoals ecthyma (puisten met ulceratie van de dermis), lymfangitis, erysipelas, staphylococcal scalded skin syndroom, hypodermitis, septicemie of bot- of gewrichtsinfecties. Diabetes en immunosupressie zijn factoren die het risico van complicaties verhogen.1
- Impetigo bullosa is zeldzamer dan impetigo vulagris 1,2 en wordt gekenmerkt door vochthoudende blaren die na openbreken een bruinachtige korst achterlaten.1 Ze situeren zich ter hoogte van de romp, extremiteiten van de ledematen, oksels of het luiergebied bij baby’s.1
Hygiënemaatregelen
Hygiënemaatregelen zorgen dat de ziektekiemen verdwijnen, en dat verspreiding en overdracht van de infectie beperkt worden. Ze bestaan uit het meerdere malen per dag reinigen van de laesies en wassen van de handen met water en zeep, het vermijden van krabben op de laesies (bv. door de laesies te bedekken1), het gebruik van een aparte doek om na het reinigen de laesies op te drogen, het dagelijks wassen van linnengoed en kleding in contact met de laesies (totdat de laesies uitgedroogd zijn), het kort knippen en schoonhouden van de nagels. Ook de personen die in contact komen met de geïnfecteerde persoon moeten een strikte handhygiëne toepassen.1,4,6
Lokale behandeling
- Het gebruik van antiseptica op de laesies is niet doeltreffender gebleken dan reinigen met water en zeep, en ze kunnen ongewenste effecten veroorzaken (bv. huidirritatie, contactdermatitis, zie Repertorium 15.1.1.). Antiseptica worden daarom niet aanbevolen. De beschikbare studies zijn schaars en van lage methodologische kwaliteit.1,2,5,6
- Behandeling met lokale antibiotica kan worden overwogen bij weinig uitgebreide laesies, zeker wanneer het risico van overdracht hoog is (bv. bij jonge kinderen in gemeenschappen). Het doel van het gebruik van lokale antibiotica is de verspreiding van kiemen en overdracht van de infectie te beperken, en genezing van de laesies te versnellen.1,2 Fusidinezuur is de eerste keuze (dosering: 3 maal daags gedurende maximum 14 dagen). Mupirocine moet worden voorbehouden voor de behandeling van infecties door meticillineresistente Staphylococcus aureus (MRSA).2,4,6,7
- La Revue Prescrire opteert voor mupirocine als eerste keuze omdat in Frankrijk fusidinezuur ook beschikbaar is voor oraal en parenteraal gebruik, terwijl mupirocine enkel voor cutane toepassing beschikbaar is. Aangezien ook cutane toepassing van antibiotica het risico van het ontwikkelen van bacteriële resistentie verhoogt, lijkt het in de Franse situatie gerechtvaardigd te kiezen voor mupirocine, om zo de werkzaamheid van fusidinezuur bij oraal of parenteraal gebruik te behouden.1
- Er dient opgemerkt dat er ook bij lokaal gebruik van antibiotica een risico is dat er resistente stammen worden uitgeselecteerd (bv. MRSA-stammen).1 Om dit risico te beperken wordt aanbevolen om fusidinezuur niet langer dan 14 dagen te gebruiken.1,2,6,7 Ongewenste effecten van lokale antibiotica zijn zeldzaam en bestaan vooral uit erytheem, contactdermatitis, pruritus of een branderig gevoel.1
Orale behandeling met antibiotica
Systemische behandeling met antibiotica kan overwogen worden in geval van uitgebreide laesies (meer dan 2% van het lichaamsoppervlak aangetast, of meer dan 10 actieve laesies), falen van de lokale behandeling, adenopathie of algemene symptomen zoals koorts. 1,2,6,7 Meerdere studies tonen echter dat orale antibiotica niet doeltreffender zijn dan cutaan toegepaste antibiotica. Bovendien veroorzaken ze meer ongewenste effecten. De studies waarin verschillende orale behandelingen met antibiotica onderling vergeleken werden, zijn van lage methodologische kwaliteit. 1,2 Toch wordt in de meeste aanbevelingen1,2,6,7, onder andere deze van BAPCOC, flucloxacilline als eerstekeuze-antibioticum voor oraal gebruik vooropgesteld (kind: 25-50 mg/kg per dag in 3 tot 4 doses gedurende 7 dagen; volwassenen:1-2 g per dag in 3 tot 4 doses gedurende 7 dagen7; in te nemen 1 uur voor of 2 uur na de maaltijd, zie Repertorium 11.1.1.1.2.). In geval van IgE-gemedieerde penicilline-overgevoeligheid is een neomacrolide (claritromycine, azithromycine of roxithromycine) een goed alternatief.2,6,7 In geval van medicamenteuze interacties of contra-indicaties voor de neomacroliden (bv. risico van verlenging van het QT-interval, zie Repertorium 11.1.2.2.), worden clindamycine2,6 of spiramycine1 voorgesteld.
Aanpak van recidiverende impetigo
In geval van recidiverende impetigo is het noodzakelijk
- te zorgen dat de hygiënemaatregelen en de therapietrouw worden nageleefd;
- Staphylococcus aureus dragerschap op te sporen. Er wordt geadviseerd om in dat geval gedurende één week mupirocine ter hoogte van de neus aan te brengen en het effect na 3 maanden te evalueren.2,6
Bijkomende maatregelen
Bij jonge kinderen met impetigo die in gemeenschap verblijven (crèche, school), is het risico van overdracht hoog, maar de aanbevelingen over het al dan niet thuishouden van het kind zijn niet unaniem. Aangezien iemand met impetigo reeds besmettelijk is voordat de laesies verschijnen, is het niet mogelijk om overdracht van de besmetting volledig te vermijden. Thuishouden van school of van de crèche kan het risico van overdracht van de infectie verminderen maar kan het niet uitsluiten. Hygiënemaatregelen zijn essentieel om de overdracht zoveel mogelijk te beperken. In geval van epidemie of bij uitgebreide laesies is het zeker aan te bevelen om het kind thuis te houden van school of de crèche, en het kind pas 48 uur nadat de antibioticabehandeling is gestart of wanneer de laesies volledig opgedroogd zijn, te laten terugkeren.1,2,3,6
- La Revue Prescrire beveelt aan om, indien de laesies niet kunnen worden bedekt omwille van hun locatie of uitgebreidheid, het kind gedurende 72 uur na de start van de behandeling (lokaal of oraal) thuis te houden.1
- Volgens L’Agence pour une Vie de Qualité (AVIQ), ondersteund door Sciensano, mag het kind naar de crèche of school gaan op voorwaarde dat het kind behandeld wordt en de laesies droog zijn. Zo niet wordt het kind thuisgehouden totdat het volledig hersteld is.3
Specifieke bronnen
1 Impétigo. Mesures d’hygiène et souvent mupirocine associée. La Revue Prescrire 2018, 38:115-20.2 Bons SCS, Bouma M, Draijer LW et al. NHG-Standaard bacteriële huidinfecties. NHG, 2017.
3 Impétigo. Fiche informative AViQ, 2016, via https://www.wiv-isp.be/matra/Fiches/Impetigo.pdf
4 Revue de la Médecine Générale, 2017; 346:16-17.
5 S. Koning, R. van der Sande, AP. Verhagen, et al. Interventions for impetigo. Cochrane Database Systematic Review, 2012;1:CD003261. DOI: 10.1002/14651858.CD003261.pub3.
6 Bacteriële huidinfecties. Farmacotherapeutisch Kompas, via https://www.farmacotherapeutischkompas.nl/bladeren/indicatieteksten/bacteriele_huidinfecties. Laatst geraadpleegd op 31/05/2018.
7 Belgische gids voor anti-infectieuze behandeling in de ambulante praktijk. BAPCOC 2012.
8 Topical antibiotics for impetigo: a review of the clinical effectiveness and guidelines. CADTH: rapid response report: summary with critical appraisal, 2017.